Carcinomes basocellulaires et épidermoïdes
Les carcinomes basocellulaires
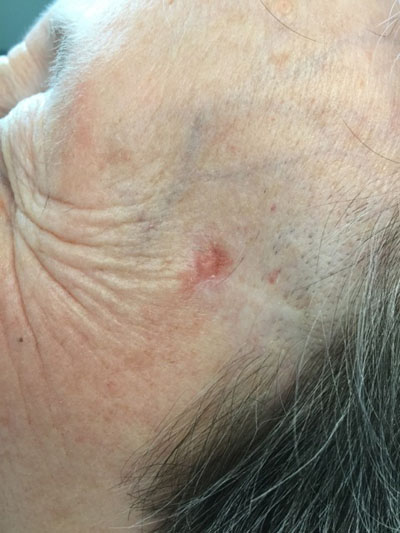
Le mélanome est un cancer de la peau bien connu du grand public grâce notamment à la journée annuelle de dépistage et aux différentes campagnes de sensibilisation (cf onglet mélanome). Le carcinome basocellulaire est quant à lui le plus fréquent des cancers de la peau. Son pronostic est excellent car il s’agit d’une tumeur à développement lent, qui ne donne qu’exceptionnellement des métastases. Il existe néanmoins des cas dépassés, mutilants, longtemps négligés par le patient et par son entourage, que l’on ne parvient pas à sauver malgré tous les moyens thérapeutiques à notre disposition.
Le carcinome basocellulaire est le plus souvent localisé au visage (75% des cas), l’âge moyen de découverte est de 65 ans (5% des cas ont entre 20 et 30 ans) et 82 % des lésions sont localisées au niveau de la tête et du cou. Il touche plus souvent les sujets à peaux claires. Il existe environ 50000 nouveaux cas par an en France. Les facteurs favorisants retrouvés sont l’exposition solaire, l’arsenicisme, la radiothérapie, les traumatismes locaux et l’immunodépression.
L'évolution du carcinome basocellulaire
L’évolution du carcinome basocellulaire est locale. Il double sa taille tous les ans environ. Il est indolore et d’évolution lente ce qui fait que les patients consultent souvent tardivement (25% consultent après 5 ans d’évolution). Certaines formes sont plus aggressives et plus mutilantes.
Le traitement chirurgical des carcinomes
Le traitement chirurgical, consistant à une exérèse complète, est préconisé en première intention pour tous les patients (quelque soit l’âge et la taille des lésions) chaque fois que cela est possible d’après les recommandations de l’institut National du Cancer (Inca). Dans les formes très peu agressives des alternatives sont possibles comme la cryochirurgie, l’imiquimob®, la photothérapie dynamique topique (cf onglet PDT). Les formes inopérables ou d’exérèses incomplètes peuvent être traitées par radiothérapie ou chimiothérapie.
Les carcinomes épidermoïdes
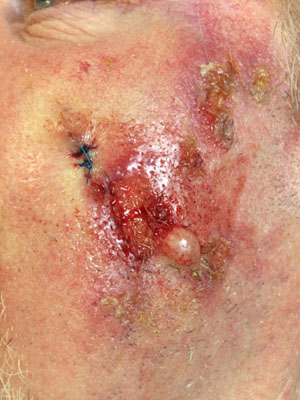
Le carcinome épidermoïde est moins fréquent, il représente 20% de l’ensemble des cancers cutanés et il peut se développer aux dépends des muqueuses. Il est plus agressif que le carcinome basocellulaire et son risque de métastase est non négligeable. Environ 12000 cas sont diagnostiqués en France chaque année. Les facteurs de risque sont multiples comme l’irradiation aux UV, la puvathérapie, les expositions à l’arsenic, l’immunosuppression et les lésions ulcérées chroniques.
Le carcinome épidermoïde se présente sous la forme d’une lésion crouteuse, parfois ulcérée, arrondie et qui évolue assez rapidement. Il est potentiellement agressif et doit être retiré chirurgicalement chaque que fois que cela est possible. Les risques de récidive sont importants et le risque de métastase est réel. Des alternatives à la chirurgie sont possibles (radiothérapie, chimiothérapie) lorsque la tumeur est inextirpable ou que l’état du patient contre-indique une intervention chirurgicale. Les décisions thérapeutiques prises doivent faire l’objet d’un consensus en réunion de concertation pluridisciplinaires.
Le docteur Cyril Roux fait partie du réseau d’oncologie du limousin (ONCOLIM) depuis 2006 et discute chaque semaine de tous les dossiers de cancérologie au sein d’une réunion pluridisciplinaire regroupant diverses médecins spécialistes (oncologue, radiothérapeute, radiologue, dermatologue et anatomopathologiste) comme l’exige le plan Cancer 2009 et en adéquation avec les recommandations de l’Institut National du Cancer (INCa). Le médecin traitant (médecin référent) du patient est informé des conclusions de cette réunion et reçoit les propositions thérapeutiques et le programme de surveillance proposé à son patient.
Suivi post opératoire
Une fois opéré le patient est suivi régulièrement tous les 3, 6 ou 12 mois en fonction du diagnostic et de la taille de la lésion retirée. Ce suivi est important pour mettre en évidence une récidive de la tumeur ou l’apparition d’une métastase notamment au niveau des ganglions. Le dépistage précoce de ces récidives permet une prise en charge rapide des nouvelles lésions apparues. De même ce suivi permet de s’assurer qu’aucune autre lésion n’a fait son apparition dans l’intervalle et aurait échappé à l’auto-surveillance du patient.
Pour en savoir plus :
- Comprendre les carcinomes cutanés : www.gustaveroussy.fr
- Traitements des carcinomes : www.e-cancer.fr (site de l’INCa)
- Site de la société française de dermatologie : www.dermato-info.fr

